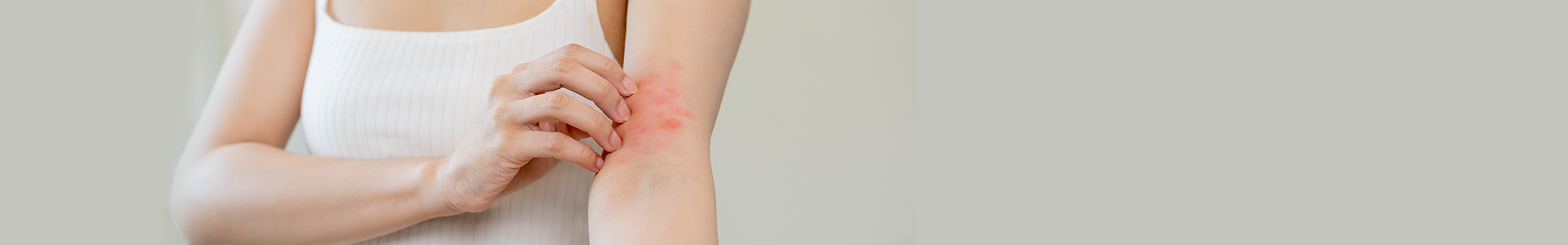
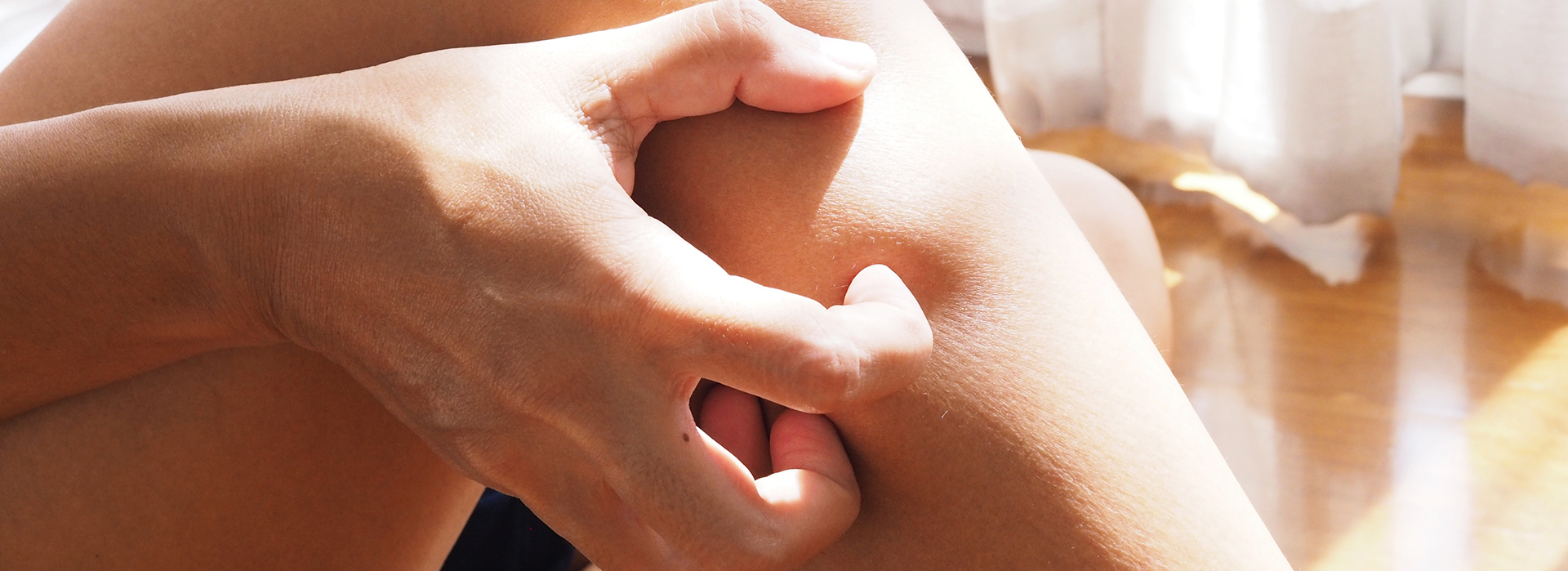
Longtemps restée méconnue, le prurigo nodulaire émerge peu à peu dans l’espace public et médical. Souvent réduite à tort à un simple problème de peau, cette maladie est sujette à de nombreuses idées reçues : « c’est uniquement psychologique », « c’est contagieux », « il suffit d’arrêter de se gratter »… En réalité, le prurigo nodulaire est une maladie inflammatoire chronique invalidante, dominée par un prurit chronique, intense, handicapant, engendrant différents types de lésions cutanées telles de nodules cutanés, excoriations, plaques eczématiformes, lichénification, hyper ou hypopigmentation, lésions cicatricielles hypertrophiques ou atrophiques.
Devant une connaissance scientifique lacunaire sur le sujet, la première Journée mondiale du prurigo nodulaire, organisée en 2025, marque un tournant. Elle vise à sensibiliser le grand public, mieux faire connaître cette pathologie, ses impacts psychologiques et sociaux, mais aussi les maladies associées telles que l’eczéma chronique, les troubles anxiodépressifs ou certaines pathologies systémiques.
Il est temps de briser le silence autour du prurigo nodulaire et de défendre une prise en charge rapide, ciblée et humaine.
de la population est touchée par la maladie
patients en France
âge moyen d’apparition
ont un terrain atopique
Mieux connaître pour mieux comprendre
Le prurigo nodulaire survient majoritairement entre 40 et 70 ans avec un pic autour de 50 à 60 ans. Il est rare chez les enfants ou les adolescents avec des cas décrits en lien avec une dermatite atopique sévère. On le retrouve chez des personnes de tous phototypes, mais il semble un peu plus fréquent chez les phototypes foncés. Selon une étude récente, la prévalence chez les personnes à phototype foncé serait environ 1,5 à 2 fois plus élevée qu’en population caucasienne (1). En France, on estime que plusieurs milliers de patients vivent avec cette maladie, souvent dans le silence.
Au cœur de cette maladie, un cercle vicieux infernal : un prurit intense qui pousse au grattage répété, entrainant différents aspect cliniques de lésions cutanées. Ce cycle persistant, entretenu, est difficile à briser.
Le lien étroit entre le corps et l’esprit
Le prurit n’est pas de simples démangeaisons : il s’agit d’une sensation, parfois comparable à une brûlure pouvant envahir tout le corps et affecter profondément le bien-être. Le prurit chronique perturbe le sommeil, bouleverse les journées, isole socialement, et fait naître parfois une profonde détresse psychologique.
Grâce aux avancées scientifiques récentes, les mécanismes impliqués sont mieux compris. Le système immunitaire et le système nerveux cutané jouent un rôle central. Leur activation excessive déclenche une inflammation locale et rend la peau beaucoup plus sensible, ce qui accentue encore la sensation de démangeaisons.
Prise en charge thérapeutique actuelle
La prise en charge du prurigo nodulaire repose sur une approche globale, combinant plusieurs types de traitements pour soulager le prurit et favoriser la cicatrisation des nodules.
- Antihistaminiques : utilisés en première intention, ils visent à diminuer la sensation de démangeaison, même si leur efficacité peut être limitée dans certains cas.
- Corticoïdes locaux : ils aident à réduire l’inflammation et l’irritation cutanée.
- Corticoïdes oraux ou immunosuppresseurs : réservés aux formes sévères ou résistantes, ils nécessitent un suivi médical strict.
- Photothérapie (UVB) : méthode efficace chez certains patients pour calmer le prurit et améliorer l’état cutané.
- Traitements topiques apaisants et émollients : indispensables pour restaurer la barrière cutanée et limiter la sécheresse.
Les biothérapies récentes, comme le dupilumab, déjà disponible en France, et le nemolizumab, récemment approuvé en Europe (AMM décembre 2024) et en attente de remboursement (prévu au 1er trimestre 2026), ciblent spécifiquement les molécules impliquées dans le prurit et offrent une nouvelle ère d’espoir pour les patients.